傳染病是當前重要的公共衛生議題,在熱帶和亞熱帶等濕熱的國家,鉤端螺旋體病是常見的人畜共通感染疾病,颱風、水災後這種感染特別容易浮現。一旦感染這種細菌,病人主要會出現黃疸、發燒、急性腎衰竭等三大症狀;過去台灣缺乏診斷工具,醫師難以找出原因,使得此疾病被低估和忽略。
林口長庚腎臟科系和林口長庚醫院腎臟醫學研究中心攜手,由副校長楊智偉帶領團隊,從建立診斷到探討不明原因腎病的致病機轉,將相關防治經驗推廣至全球,提醒更多人注意。
1996年,林口長庚醫院腎臟科主治醫師楊智偉剛從國外進修回台,在腎臟科病房目睹了兩起怪病。他負責照顧的一位60歲左右婦女,有嚴重的黃疸、發燒、急性腎衰竭和多重器官衰竭現象。肌酸酐每天持續上升,症狀類似敗血性休克;然而,做了細菌、病毒等培養檢查都是陰性。「我們做盡所有的檢查,包括影像學、微生物和骨髓的檢查,都找不出原因,用上最高階藥物,最後還是救不回來。」楊智偉說。
這種找不出原因的腎臟病,促使楊智偉往不尋常的傳染病方向思考。他聯絡上專長人畜共通傳染病的微生物專家臺大獸醫系教授潘銘正,將病人死亡後的檢體經過聚合酶連鎖反應(PCR)檢驗,診斷為鉤端螺旋體感染。

發現臨床三大警訊盡速投藥,戲劇性降低死亡率
兩週後,另一位病人住進加護病房。一樣有黃疸、急性腎衰竭等症狀,甚至出現多重器官病變、呼吸衰竭和昏迷。腎臟科團隊有了先前的經驗,趕緊給予青黴素治療。原本病人需靠呼吸器、洗腎多次和胃出血,經治療後,兩個月就完全康復出院了。楊智偉說:「那個時候才知道,原來台灣是有這個病,只是我們沒有足夠的診斷工具;這個疾病動物界比較多,獸醫反而比人醫更清楚。」
發現這兩起案例後,楊智偉投稿到《美國腎臟病期刊》(American Journal of Kidney Diseases),指出鉤端螺旋體病是台灣被忽略的急性腎衰竭的原因之一,1997年獲得刊登,受到全球關注。楊智偉更深入研究,又有11例鉤端螺旋體感染個案陸續被發現。他與團隊將資料整理成論文,逐漸揭開台灣鉤端螺旋體感染的神祕面紗。
鉤端螺旋體病因為診斷困難、容易與其他疾病混淆,有些病人只有輕微發病,沒有接受實驗室檢查,而被臨床端忽略。楊智偉說,鉤端螺旋體病和感冒很像,90%被感染者症狀輕微,有頭痛、發燒、肌肉痠痛等,但是10%會演變成多重器官衰竭,如:腦膜炎、肺炎、胰臟炎、肝炎、心肌炎、腎衰竭、橫紋肌溶解等,因此許多病人迅速死亡。
不明原因急性腎臟病可使用以免疫球蛋白M(IgM)為基礎的血清學鉤端螺旋體快篩
過去因為台灣對鉤端螺旋體病不了解,一直沒有好的篩檢工具。要檢驗鉤端螺旋體病,必須將病人檢體送到國家實驗室進行顯微血清凝集檢驗。如果血清中有抗體,會使菌體產生凝集,才算確診,過程既費時又不方便。
2003年,楊智偉與研究團隊引進國外專門檢測鉤端螺旋體病的快篩試劑。先抽取疑似病人的5毫升血液,離心分離血清後,如新冠肺炎快篩般,取5微升滴入快篩試片,再加入3滴緩衝液後,等待約10分鐘,出現兩條線就是陽性。

林口長庚醫院在同年(2003)針對急性不明原因腎臟病,建立以免疫球蛋白M(IgM)為基礎的血清學鉤端螺旋體快篩服務。快篩陽性能讓醫師及早投藥、搶救病人,但是快篩結果並不一定等於確診,檢體仍要做傳統血清凝集檢驗。
楊智偉與團隊積極呼籲台灣重視此疾病,除了在醫學會宣導,也向衛福部疾管署前身疾管局提出建議。2000年1月,疾管局將鉤端螺旋體病列入通報系統,並在2007年納入第四類法定傳染病;楊智偉與楊皇煜醫師也協助疾管局編寫《鉤端螺旋體病 臨床症狀、診斷及治療指引(第二版)》手冊。
鉤端螺旋體喜濕熱,水災後感染即使沒發病也可能慢性腎損傷
鉤端螺旋體常被誤認成寄生蟲,其實它與梅毒一樣,屬於螺旋體細菌,喜歡待在水中和濕熱的環境。動物之間可經由直接接觸傳染,老鼠、狗是常見的帶菌者。感染鉤端螺旋體後,病原會潛伏在腎臟中,隨著尿液或排泄物排出,進一步汙染水源、土壤和周邊環境。人類可能接觸到被汙染的水或食入而感染,或經由傷口、結膜、黏膜傳染;至於人與人之間的傳染則比較少見。
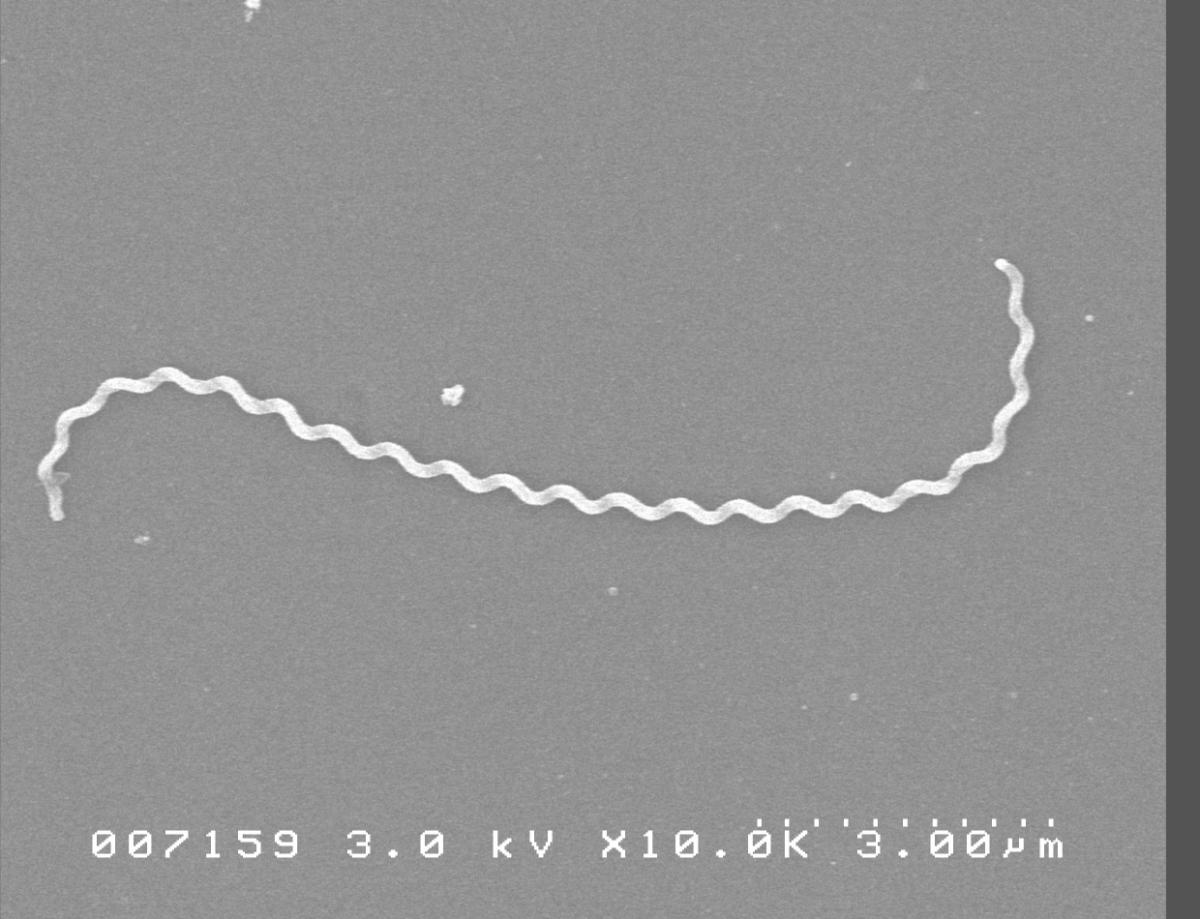
楊智偉帶領團隊持續做基礎研究,率全台之先,發現鉤端螺旋體外套膜蛋白引起腎間質腎炎及纖維化的分子致病機轉。林口長庚醫院腎臟醫學研究中心研究技術師葛依青說,鉤端螺旋體上帶有致病型蛋白──外套膜蛋白Lipoprotein 32(LipL32),會辨識人類近端腎小管上皮細胞上面的受體TLR2並結合,進而攻擊此細胞,引起一連串的反應,包括發炎或纖維化,有其他國家以此發展疫苗或診斷工具。
台灣第一隻鉤端螺旋體血清型全基因解序,救了加州小男孩
根據衛福部疾管署資料,現今已被鑑識出致病鉤端螺旋體的血清型有近300種。林口長庚醫院腎臟醫學研究中心研究員周莉芳費時5年,2012年發表台灣常見的鉤端螺旋體血清型Leptospira santarosai serovar Shermani的全基因解序;2年後,奇蹟解救了加州小男孩,2014年國際知名醫學期刊《新英格蘭醫學雜誌》(The New England Journal of Medicine, NEJM)發表病例報告(Case Report)報導此事。
楊智偉說明,這位加州小男孩當時14歲,和父母到中南美洲旅行。回來後一直發燒、頭痛,歷經3次住院、超過4個月都找不出原因,甚至要施打麻醉才能緩解癲癇。
「加州大學舊金山分校很厲害,他們做了腦部的切片,最後是抽腦脊髓液,利用次世代基因定序(NGS)DNA,比對到由台灣解序的鉤端螺旋體血清型。診斷後趕緊給予青黴素,2週後,加州小男孩就出院了。」楊智偉笑著說:「我跟周博士說:『妳救了一個加州的小男生。』」
比對國外熱點提出假說,當地不明原因腎病與鉤端螺旋體有關獲證實
有一天,楊智偉在國外的媒體看到一篇報導,標題是「尼加拉瓜的奇奇加爾帕鎮(Chichigalpa)是寡婦之島」,吸引了他的注意。奇奇加爾帕鎮有許多甘蔗田,當地的勞動階級男性,多死於不明原因的慢性腎臟病(CKDu)。
楊智偉比對鉤端螺旋體病盛行區和當地不明原因慢性腎臟病發生的熱點,發現高度重疊。他在2018年於《腎元》(Nephron)期刊提出鉤端螺旋體病可能經常發生在濕熱農業區的假說。
斯里蘭卡也有類似情形,有些科學家認為,當地不明原因腎臟病的原因與氣候變遷、炎熱、脫水有關;另也有科學家提出可能是漢他病毒、瘧疾或其他傳染病所引起。
楊智偉與研究團隊再次比對鉤端螺旋體病的盛行區與斯里蘭卡不明原因慢性腎臟病的熱點重疊。再與斯里蘭卡醫院合作,發現跟尼加拉瓜有類似的病理表現和病理生理變化,慢性腎病的鉤端螺旋體抗體比率比較增加,推論鉤端螺旋體可能是不明原因慢性腎病的潛在病因。相關論文在2023年獲得《腎元》期刊刊登,證實鉤端螺旋體病是當地不明原因腎臟病潛在的因子之一。
編按: 團隊第25屆(2023年)國家生技醫療品質獎/醫療院所類特色醫療組銅獎,文中所提及之職稱,皆為受訪當時之職務。
